El concepto de materiales biológicos para el ‘resurfacing’ articular no es nuevo. Ya en 1860, Venerie describió una artroplastia fascial de la articulación temporo mandibular. En 1904, Murphy realizó la artroplastia fascial de la rodilla y el codo, así como el hombro, utilizando la grasa que permaneció unida a la fascia para disminuir aún más el coeficiente de fricción. Mac Ausland, en una revisión de 1921, detalló todos los materiales que se habían utilizado para realinear las articulaciones humanas. Los intentos de utilizar materiales no absorbibles incluyeron el uso de implantes de marfil, láminas de magnesio, madera, celuloide, Gutapercha, empaque de gasa, cera amarilla y lanolina, celofán, nailon y caucho.
Las técnicas que utilizan un autoinjerto también fueron numerosas e incluyeron intentos de usar periostio, colgajos fasciales y musculares, colgajos bursales, transferencia de grasa, cartílago y piel.
El rejuvenecimiento de una articulación diartrodial con una cápsula local nativa tampoco es un concepto nuevo y es una opción de tratamiento que se ha aplicado a la articulación glenohumeral. Este procedimiento se basó en las experiencias y técnicas de Colonna y Hey Groves que utilizaron artroplastia capsular para resurfacing de caderas con luxación congenita a principios siglo XX. Su procedimiento continúa siendo utilizado hasta el día de hoy. Del mismo modo, la investigación del uso de injertos dérmicos no es nueva, comenzó ya en 1899. A lo largo de los años, se ha utilizado en innumerables áreas, incluidas las articulaciones de cadera, rodilla, codo y temporomandibular con buenos resultados publicados.
Aunque hay numerosas maneras de superficialización biológica del hombro, en el contexto de la artrosis glenohumeral, el principio subyacente es proporcionar una superficie lisa inmediata con un bajo coeficiente de fricción. Esta superficie debe proporcionar presión intermitente a la superficie esponjosa subyacente y al coágulo de sangre que finalmente da como resultado la metaplasia del tejido injertado. Este concepto fue presentado por primera vez por Smith-Peterson en 1939 con su artroplastia en molde de 2 etapas de la articulación de la cadera. Usó un molde inerte (Vitallium; Austenal, Holanda) interpuesto entre 2 superficies óseas esponjosas. Él teorizó que la invasión del coágulo de sangre subsiguiente por los fibroblastos en combinación con una fricción suave y la presión intermitente conducirían a una metaplasia de las células invasoras y a la formación de fibrocartílago. En su artículo de 1948, mostró lo que parecía ser el verdadero cartílago hialino.
Las técnicas de resurfacing y de artroplastia interposicional con MDAH, pueden ofrecer al paciente ‘joven’ una oportunidad quirúrgica menos agresiva y conservadora para mantener su nivel de actividad, reteniendo opciones quirúrgicas más avanzadas para un futuro si es que son necesarias.
Resurfacing de Glena con MADH.
Según publica Savoie et al. The Journal of Arthroscopy and related Surgery 2009, la osteoartritis del hombro en el paciente «joven» puede llegar a ser un gran dilema. En pacientes con enfermedad degenerativa recalcitrante del hombro en quienes falla el tratamiento no quirúrgico, la artroplastia total de hombro ha sido el estándar de oro para aliviar el dolor y mejorar la función. No todos los pacientes con artritis glenohumeral primaria o secundaria son candidatos ideales para el reemplazo total del hombro, debido a edad, nivel de actividad o patología asociada.
Sperling et al. informaron que la mayoría de los pacientes menores de 50 años tenían alivio del dolor a largo plazo y mejoría del movimiento después de la hemiartroplastia o la artroplastia total del hombro. Sin embargo, cuando se aplicó un sistema de clasificación estándar a estos pacientes, más de la mitad tuvo un resultado insatisfactorio.
En estos pacientes jóvenes, la elección del reemplazo también generó controversia. Los estudios en pacientes de mayor edad han mostrado un mejor resultado después de la artroplastia total de hombro en comparación con la hemiartroplastia con respecto al movimiento, el alivio del dolor y la necesidad de una cirugía de revisión temprana. Sin embargo, en estos pacientes jóvenes y activos, aflojamiento glenoideo, desgaste excéntrico de la glenoide y la posible necesidad de múltiples cirugías de revisión han llevado a muchos autores a recomendar solamente el reemplazo de la cabeza humeral como la cirugía inicial.
Burkhead et al. abordaron estas preocupaciones en su informe de una técnica de cabeza humeral reemplazo con `resurfacing’ biológico de la cavidad glenoidea con un injerto de tejido blando. Sus resultados en 6 pacientes con 2 años de seguimiento mostraron excelentes resultados en 5 y un buen resultado en 1.
Krishnan et al. publicaron recientemente sus resultados con un seguimiento de 2 a 15 años en 36 hombros en 34 pacientes tratados con ‘resurfacing’ de glena; 31 de 36 obtuvieron resultados satisfactorios.
El ‘resurfacing’ de glena con MDAH proporciona mejoras estadísticamente significativas para pacientes jóvenes con artritis glenohumeral grave según lo medido por los puntajes VAS, ASES, UCLA, Rowe, Constant-Murley y SF-12 a los 3 a 6 años de seguimiento.
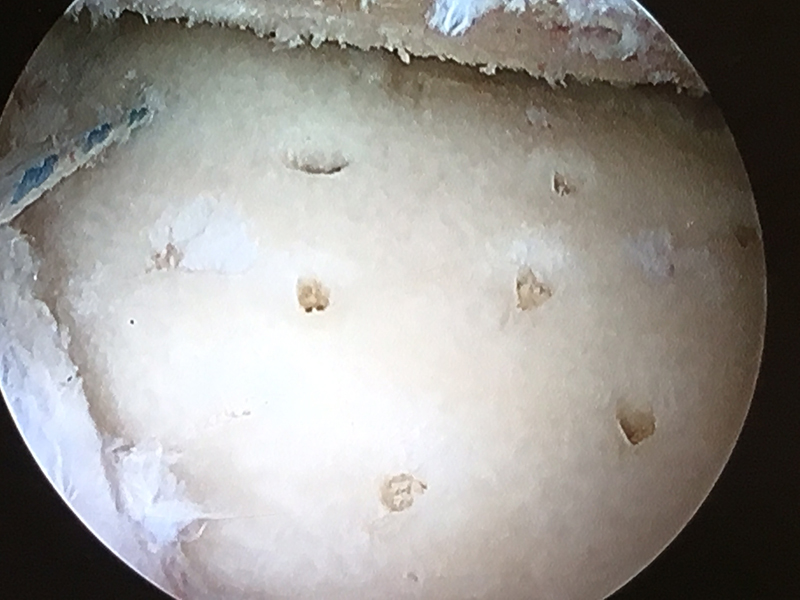
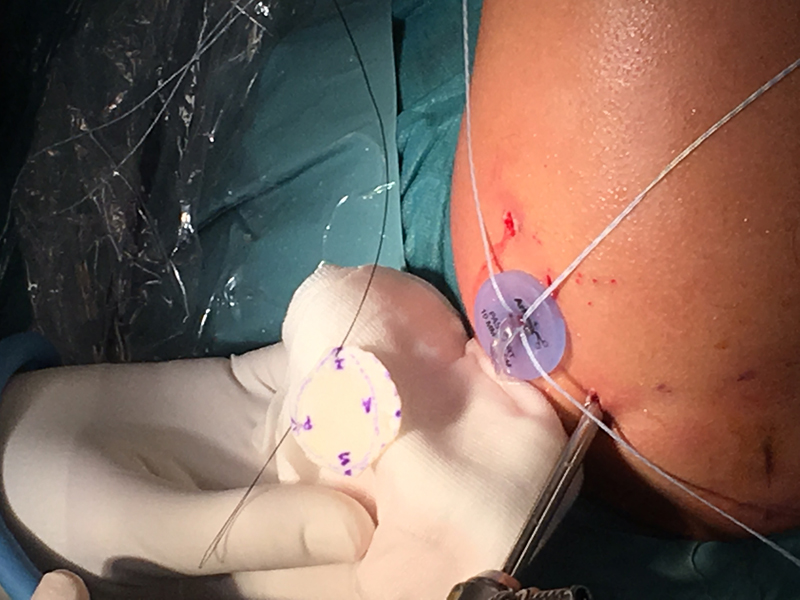
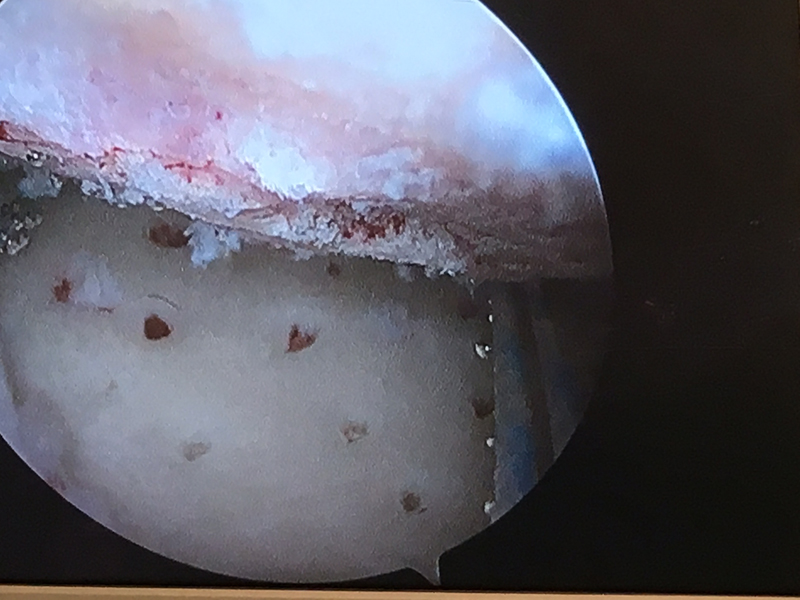
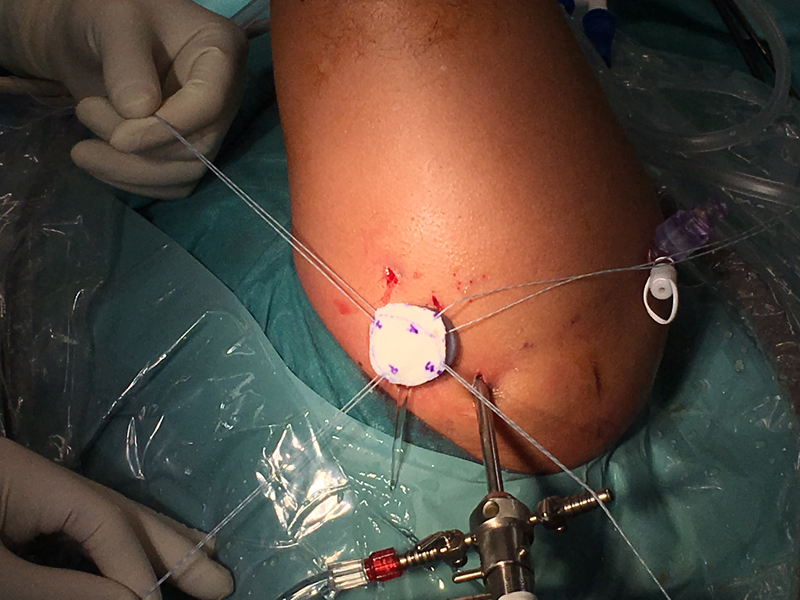
Cortesía del Dr. J. Sarasquete
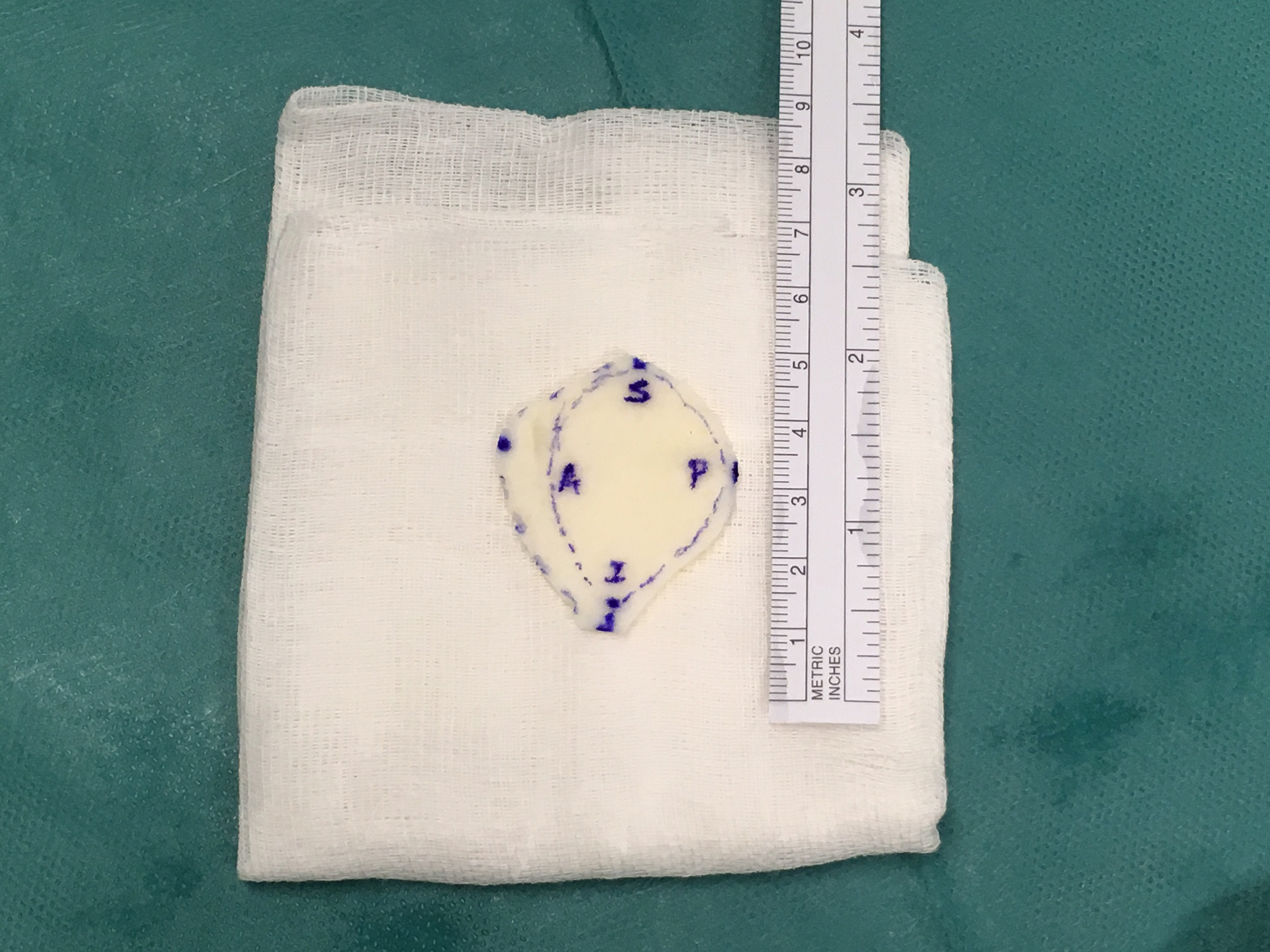
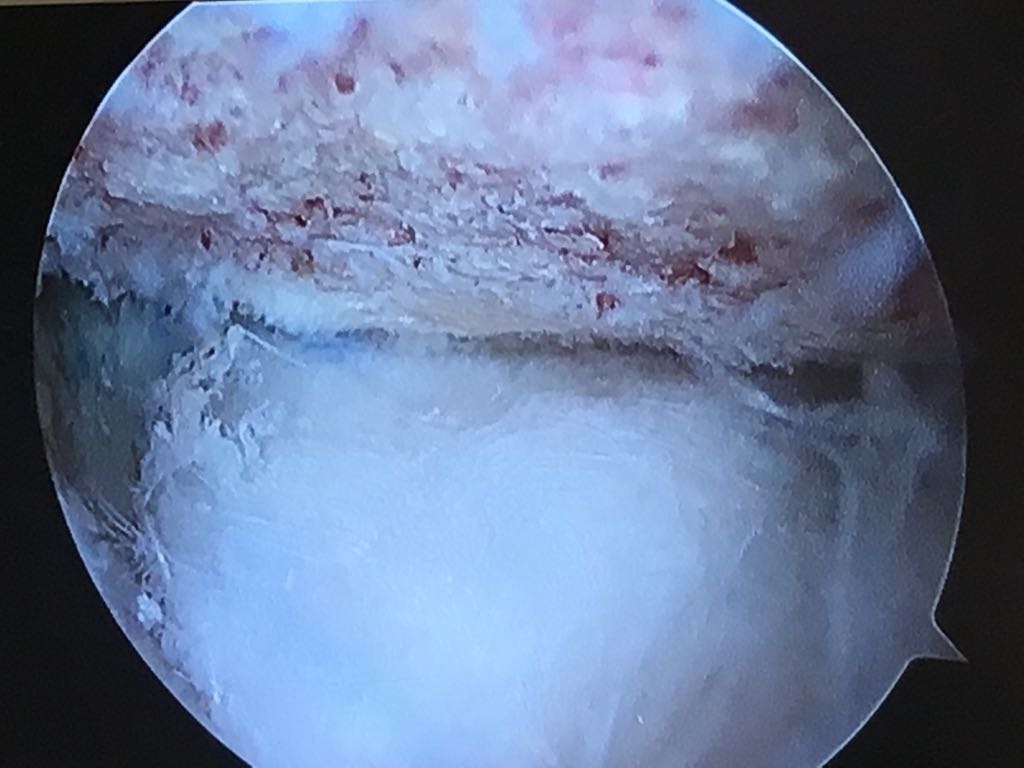
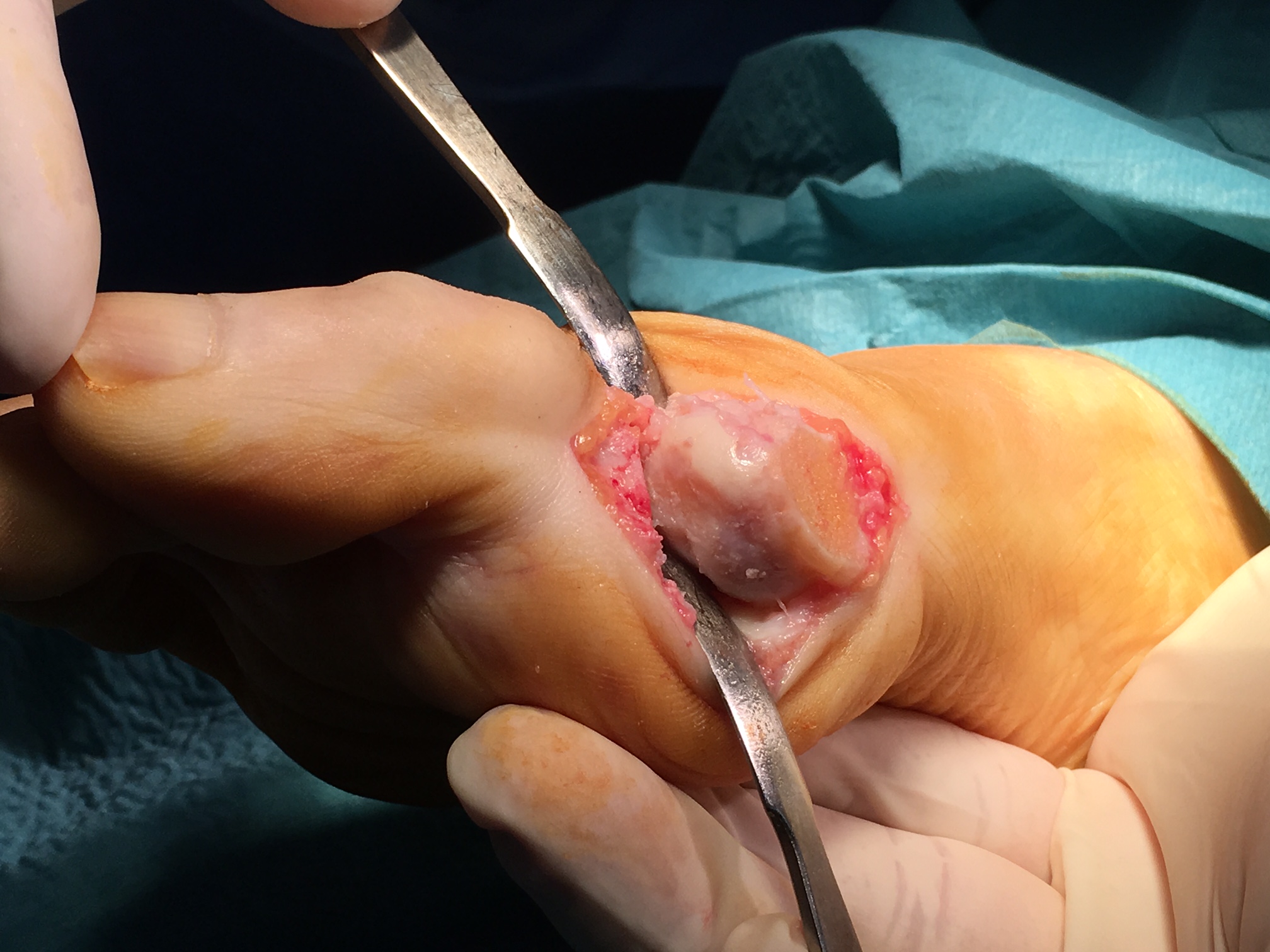
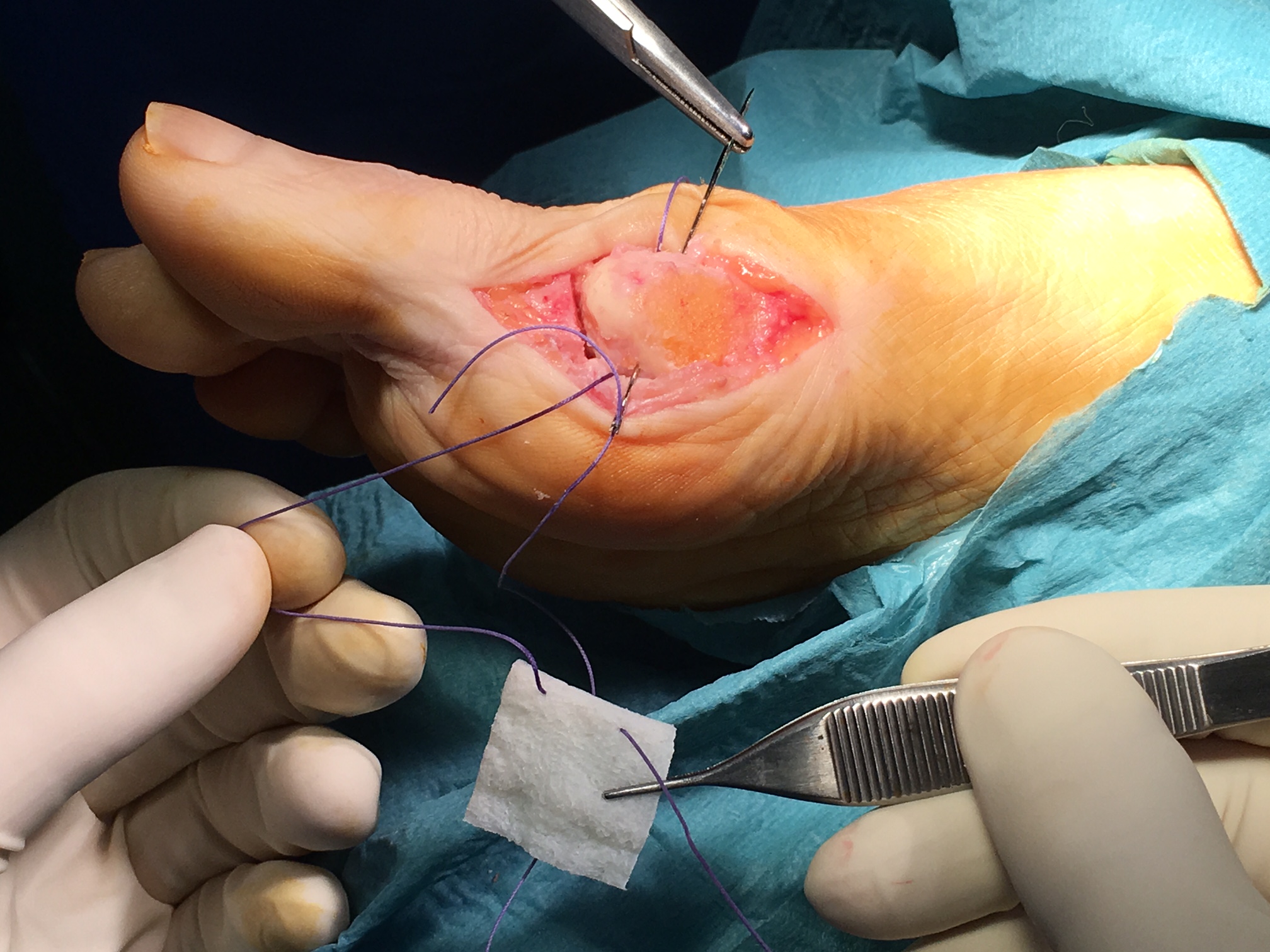
Artroplastia Interposición en la primera articulación metatarso falángica
Según publica Lee et al. Foot Ankle Spec. 2012. La osteoartritis dolorosa de la primera articulación metatarsofalángica (MTP), conocida como hallux rigidus, puede ser difícil de tratar en pacientes jóvenes y activos que fracasan en el tratamiento conservador. Lee et al. (2012) publican seguimiento de 5 años de una técnica de preservación conjunta para el tratamiento del hallux rigidus avanzado.

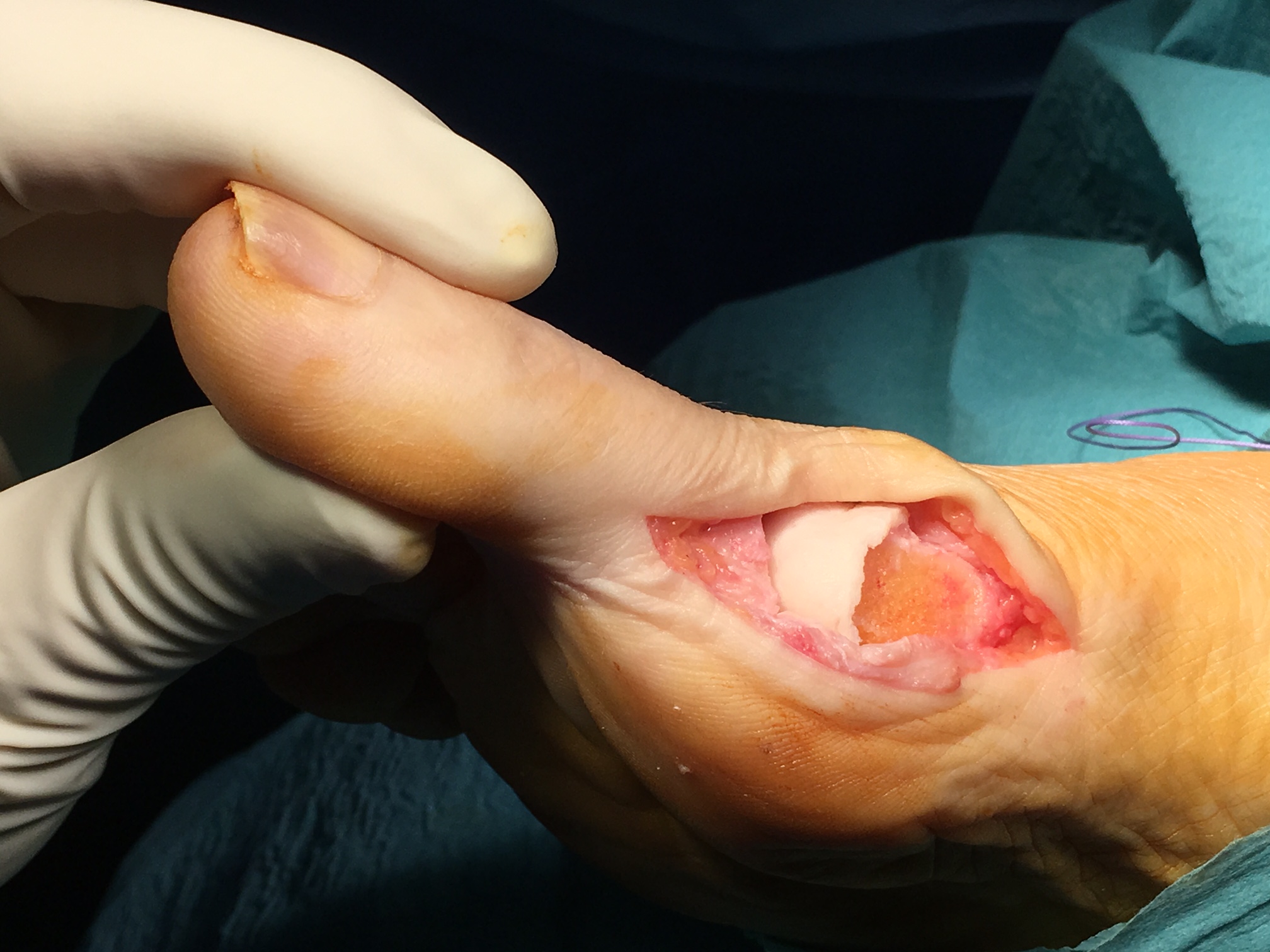
MTP Interartroplastia Epiflex
Cortesía del Dr . R. Corrales
La artroplastia interposicional de la primera articulación MTP utilizando una matriz tissular regenerativa ha conducido a un alivio fiable del dolor y una función conservada en un seguimiento promedio de 5,4 años en 6 pacientes. Los autores recomiendan esta técnica a pacientes activos con hallux rigidus avanzado que desean retrasar la fusión de su primera articulación MTP.
Artroplastia de interposición: Artritis carpometacarpiana
Según publicó Kulber et al. Plast. Reconstr. Surg. Glob. Open 2013. La artritis carpometacarpiana del pulgar avanzada es ampliamente tratada con trapeciectomía e interposición del tendón a pesar de la morbilidad de la zona donante. La trapeciectomía sola deja un espacio post resección, lo que lleva a la migración metacarpiana proximal y al choque escafoide / trapezoide. Los implantes protésicos no han tenido éxito debido a partículas en suspensión, sinovitis de silicona, osteólisis y migración. Estudios recientes han demostrado el uso exitoso de aloinjerto para material de interposición en el espacio postrapeziectomía tanto en modelos animales como humanos. Para evitar la necesidad de tejido autólogo, mantener la longitud del pulgar y reducir el riesgo de pinzamiento del escafoides, el autor principal desarrolló una técnica de artroplastia de interposición utilizando un espaciador construido a partir de la matriz dérmica acelular humana (MDAH).
Coaliciones Calcánea Astragalina Escafoidea
‘Coalición Calcáneoescafoidea sintomática tratada quirúrgicamente mediante artroplastia de interposición con Matriz Dérmica Acelular Humana (MDAH)’
Cortesía Dr. D. Poggio
Coaliciones Calcánea Astragalina Escafocuboidea
‘Coalición Calcáneo escafocuboidea sintomática tratada quirúrgicamente mediante artroplastia de interposición con Matriz Dérmica Acelular Humana (MDAH)’
Cortesía Dr. A. Ginés

